身体有这 5 种表现,说明你的骨头已经悄悄变脆了!越早知道越好
不少人发现,我们看似坚不可摧的骨骼,其实每天都在默默进行新陈代谢。当骨骼流失速度悄悄超过重建速度时,骨质疏松这位“静默的窃贼”就盯上了我们,它偷走骨量却不留声响,直到某天轻微滑倒就导致骨折,才惊觉为时已晚。
研究表明,髋部骨折后一年内死亡率高达 20% 以上。以下 5 种日常表现是骨骼脆化的明确信号,越早发现,越能有效干预。立即行动,守护骨骼健康!
信号一
莫名腰背痛,甚至身高“缩水”
这是骨质疏松最普遍且最易被忽视的早期信号。[1]如果你长期感到腰部或背部弥漫性、阵发性地钝痛,尤其在久坐、久站后加重,早晨起床时感觉脊柱僵硬,但轻微活动后又能稍有缓解,这就需要警惕了。这种疼痛的根源往往是椎体骨量流失后,承重能力下降,导致骨骼内部出现微小的、难以在常规 X 光片上显示的“微骨折”。[1]
更直观、更具诊断意义的一个迹象是身高变矮和驼背。骨骼就像房子的承重柱,当内部的骨小梁结构被破坏,承重柱不再坚固,在体重的压力下,椎体就会被慢慢压扁,形成压缩性骨折[1]。
如果测量发现比年轻时的高度缩短了 3 厘米以上(大约两指宽),或者发现驼背越来越严重,形成所谓的“老年性驼背”,这极有可能是多个椎体已发生压缩性骨折的结果[1]。研究表明,单个椎体的压缩性骨折可能使身高降低约 2 毫米,而多节段的骨折则会导致显著的体态改变和功能受限。[1]
信号二
牙齿松动,牙槽骨不保
牙齿的稳固,离不开健康牙槽骨的支撑。牙槽骨是上下颌骨包围牙根的部分,它是全身骨骼系统的一部分。当全身骨骼开始大量流失钙质和矿物质时,牙槽骨也会同样变得脆弱、萎缩。[2]
这个过程会导致牙齿失去坚实的根基,从而出现牙齿松动、牙缝不可思议地增大、牙龈萎缩、甚至原先合适的假牙也不再贴合的情况。
一篇发表在《口腔医学》杂志上的综述明确指出,下颌骨的骨密度与脊柱和髋部的骨密度存在显著的正相关关系。[2]因此,当牙科医生提示你牙周问题严重时,这或许是一个非常重要的信号,建议及时去查一查全身的骨密度。
信号三
轻轻一摔就骨折——“脆性骨折”
这是骨质疏松最严重、也是最直接的后果。[1]医学上称之为“脆性骨折”,即在没有明显外伤或只有轻微外力情况下发生的骨折。[1]
典型场景包括:从站立的高度或更低处摔倒就导致手腕或髋部骨折、打个喷嚏或剧烈咳嗽就感到肋骨剧痛(可能是骨折)、甚至仅仅是弯腰抱个孩子或提一下重物就突然感到腰背剧痛(可能是椎体压缩性骨折)。最常见的部位是手腕、髋部和脊柱[1]。
展开全文
一旦发生脆性骨折,尤其是髋部骨折,对老年人的生活质量影响是毁灭性的,致残率和死亡率都会显著升高。[3]这明确意味着你的骨骼强度已经严重下降,如同朽木,不堪一击。
信号四
肌肉酸痛、抽筋,浑身没劲
骨骼与肌肉是相辅相成的“兄弟单位”。骨质疏松往往伴随着肌肉减少症,即骨骼肌质量、力量和功能的下降。有些人可能会感觉以前轻而易举的事情现在变得力不从心,比如:爬几层楼就需要中途休息、没走多远就感到异常疲劳、手提重物变得困难。[3]
此外,夜间频繁出现的小腿抽筋,除了可能与劳累或缺水有关,也常常是身体钙磷代谢紊乱发出的信号。肌肉力量的下降会直接导致平衡能力变差,走路不稳,跌倒的风险大大增加,从而形成一个“骨弱→肌少→易跌倒→易骨折”的恶性循环。[3]
信号五
指甲变脆,容易断裂
指甲是身体的一个微小窗口,它的健康状况能在一定程度上反映整体的营养状况,尤其是钙和胶原蛋白的代谢水平。
如果发现自己的指甲在平时不易断裂的情况下,突然变得薄脆、容易劈裂、有纵行条纹,这可能暗示着身体钙质和构成骨骼、指甲的基础材料——胶原蛋白正在流失。虽然指甲变脆不能直接确诊骨质疏松,但它可以作为一个提醒您关注整体骨骼健康的辅助信号。[2]
如何守护我们的骨骼?
一份详尽的防护与锻炼指南
认识到问题的严重性后,请不要焦虑。骨质疏松是可防、可治的!越早行动,效果越好。[4]强烈建议:采取“营养+运动+生活干预”的综合策略。
1
营养是基石:为骨骼“补充原料”
(1)补足钙质:钙是骨骼的“砖石”。成人每日推荐摄入量为 1000 毫克,50 岁以上女性和 70 岁以上男性应增加至 1200 毫克。[4]
食补首选:每天保证 300-500 毫升牛奶或酸奶、多吃卤水豆腐(北豆腐)、石膏豆腐(南豆腐)、绿叶蔬菜(如西兰花、羽衣甘蓝)、芝麻酱、带骨小鱼和坚果。
补充剂:如果饮食无法满足,可在医生指导下选择钙补充剂,如碳酸钙或柠檬酸钙。
(2)维生素 D 是关键:它是钙的“搬运工”,能促进肠道对钙的吸收。每日至少需要 800-1000 IU[4]。
晒太阳:这是最经济有效的方式。每天在阳光下暴露面部和手臂 20-30 分钟(避开夏季正午的暴晒)。
食物和补充剂:富含脂肪的鱼类(三文鱼、金枪鱼等)、蛋黄、肝脏含量较多。但通常不够,建议老年人常规检测维生素 D 水平,并在医生指导下补充制剂。
(3)优质蛋白质:它是肌肉和骨骼的“钢筋混凝土”。摄入不足会影响骨基质的形成。确保每日从肉、蛋、奶、豆制品中摄取足量蛋白质(1.0-1.2 克/千克体重)。[3]
2
运动是良药:为骨骼“施加压力”
骨骼遵循“用进废退”的生物力学原理。[5]只有给骨骼施加适当的压力,它才会感到“需要变强壮”,从而刺激成骨细胞活性,增加骨密度。[4]同时,运动能极大增强肌肉力量、改善平衡、协调性和柔韧性,这是预防跌倒、防止骨折的最关键一环。[5]
以下锻炼方案请循序渐进,量力而行。如已确诊骨质疏松或年岁较高,开始前务必咨询医生或康复师。[5]
(1)负重运动(目的:直接刺激骨生成)
低冲击有氧运动——快走:这是最安全、最基础的选择[4]。建议每周进行 4-5 次,每次 30-45 分钟,步伐应较日常散步更快,感到微微气喘为宜。
注意事项:已确诊严重骨质疏松或曾有骨折史的患者,应避免高冲击性运动,如跳跃、跑步、打球等,以免引发骨折[5]。应从快走开始,逐渐增加强度和时长。
(2)抗阻力量训练(目的:增强肌力,保护骨骼)
强壮的肌肉是骨骼的“天然保护套”,能增加关节稳定性,并在跌倒时提供缓冲。[3]
下肢力量(防髋部骨折):
坐姿抬腿:坐在椅子上,腰背挺直,缓慢伸直一侧膝盖,抬平小腿,保持 3-5 秒后缓慢放下。双腿交替,每组 10-15 次,完成 2-3 组。[5]

图片来源:别别拍摄
椅子起坐:坐在椅子边缘,双脚与肩同宽,身体稍前倾,用腿部力量站起,然后缓慢坐下。控制下落过程。每组 8-12 次,完成 2-3 组。[5]

图片来源:别别拍摄
小幅度的深蹲:扶住稳固的椅背,双脚与肩同宽,缓慢屈髋屈膝下蹲,如同要坐椅子,臀部下降 15-30 厘米即可(不超过膝盖弯曲 90 度),然后站起。每组 8-10 次,完成 2-3 组。[5]

图片来源:别别拍摄
臀桥:仰卧屈膝,双脚平放,收缩臀部和腹部,将髋部抬离地面,使身体从肩膀到膝盖成一条直线,保持数秒后放下。锻炼核心和臀部力量。[5]

图片来源:别别拍摄
频率与原则:抗阻训练每周进行 2-3 次,组间休息充分。核心原则是:循序渐进,量力而行,避免憋气。[5]
(3)平衡与柔韧性训练(目的:预防跌倒的“终极武器”)
绝大多数骨折由跌倒引起,因此改善平衡至关重要。[5]
单腿站立:每天练习,先扶住稳固的墙面或椅背,尝试抬起一条腿,保持 20-30 秒,然后换腿。逐渐尝试松开手。[5]


图片来源:别别拍摄
脚跟对脚尖直线行走:像走钢丝一样,前后脚沿直线行走,每天练习几分钟。[5]
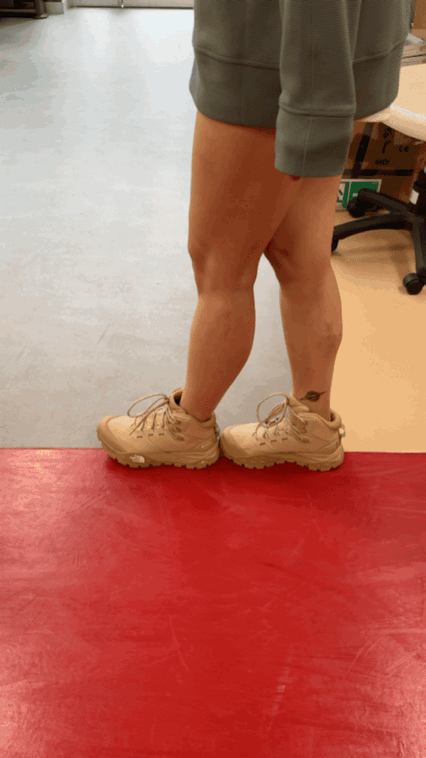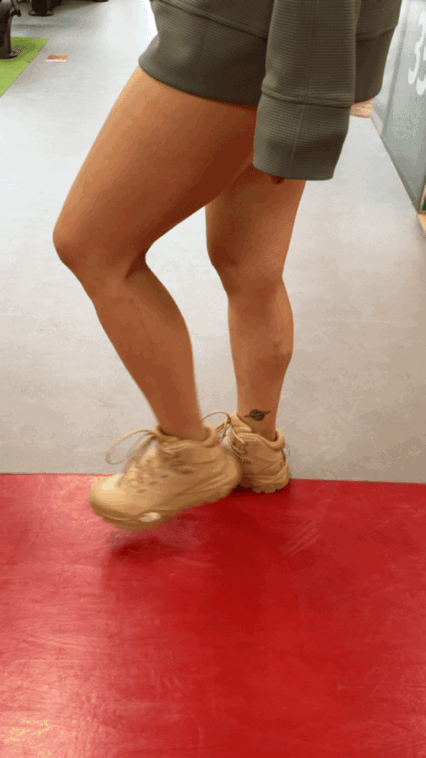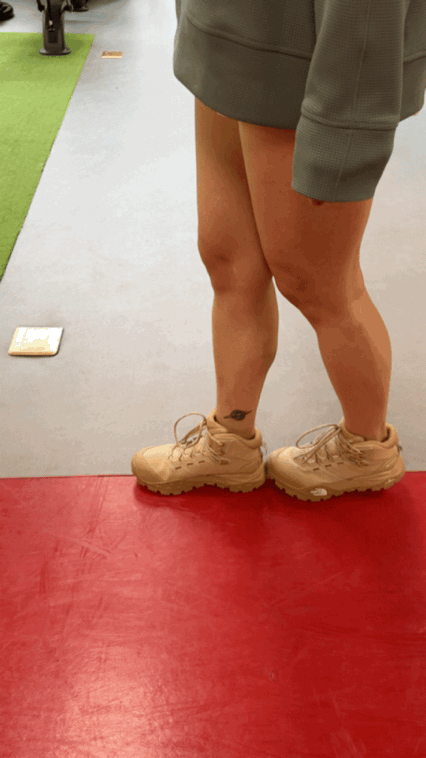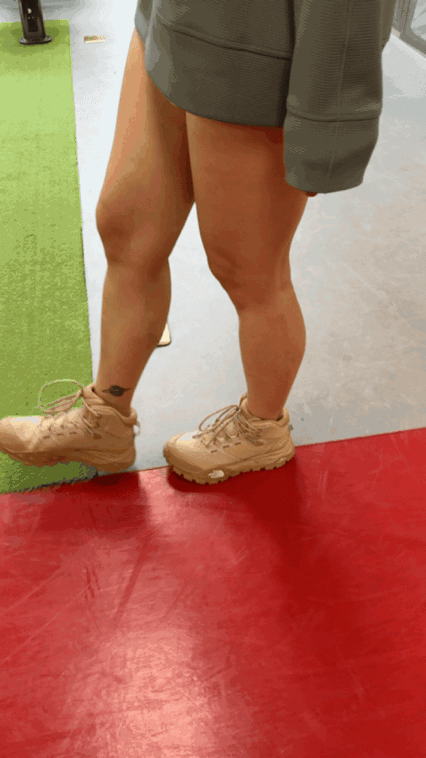
图片来源:别别拍摄
太极拳:大量研究证实,太极拳这种包含重心转移、缓慢流畅的动作练习,能极好地改善身体平衡、协调性和本体感觉,是预防跌倒的首选运动。[5]
一项针对绝经后女性的研究表明,为期 12 个月的综合运动干预(结合负重、抗阻和平衡训练),不仅能显著减缓腰椎骨密度的流失,更能将跌倒风险降低近 40%。[4]
3
改变不良生活习惯
戒烟:吸烟会严重影响骨峰值的达成并加速骨流失。[4]
限酒:过量酒精会破坏骨骼代谢,增加跌倒风险。[4]
避免过量饮用咖啡和碳酸饮料:它们可能影响钙的吸收或导致钙质流失。
预防跌倒:居家环境确保光线充足,移除地面障碍物,浴室安装扶手、使用防滑垫。[5]







评论